急性低氧性呼吸衰竭患者受控机械通气与全身性炎症的关系:一项观察性队列研究
期刊:Crit Care
分区:中科院一区
影响因子:9.3
研究背景
急性低氧性呼吸衰竭(AHRF)患者经常表现出呼吸驱动增强,其特征是吸气力度大,呼吸频率升高,吸气流量加快,潮气量增大。当这些呼吸模式叠加在缩小的、不稳定的和不均匀通气的肺上时,会导致肺应变和应激的增加。呼吸动力增强、局部肺机械不均匀性以及局部和全身炎症之间的相互作用可能最终导致患者自伤性肺损伤的发生。
观察性研究表明,吸气力增加、胸内负压、潮气量升高、无创通气失败以及随后需要有创机械通气(MV)之间存在一致的关联。Hurtado 等人在小鼠模型中证明,肺损伤后的自主通气会导致局部应变和异质性逐渐增加。他们提出,这种通气分布不均会促进机械现象,例如局部过度扩张,这些现象会加剧组织损伤,即所谓的“压力升高器”,特别是在与塌陷和通气区域接壤的区域。
尽管有生物学上的合理性和越来越多的实验证据,P-SILI的临床相关性仍然不完全清楚。特别是,AHRF患者对自发通气的早期炎症反应及其随后被动机械通气的潜在调节尚未得到系统研究。
研究人群
纳入标准:出现急性呼吸道症状不超过7天,且符合AHRF的诊断标准(吸入氧浓度FiO2≥0.30时,PaO2/FiO2⽐值≤300mmHg)。此外,患者还需表现出呼吸做功增加,定义为呼吸频率>25次/分或出现肋间或锁骨上凹陷的临床体征,且上述两项标准均需在入组前24小时内出现。
排除标准:慢性呼吸系统疾病急性加重或⼼源性肺⽔肿引起的急性呼吸衰竭、⾼碳酸血症(PaCO2>45mmHg)、意识障碍(GCS<13)、需⽴即进⾏气管插管、事先决定放弃复苏或拒绝提供知情同意。
根据治疗团队的决定,患者根据其后续是否需要机械通气被分为两组:
1) 自主呼吸 (SB) 组:自首次评估以来完成 24 小时自主呼吸的患者。
2) 控制机械通气 (CMV) 组:需要连接 CMV (<24 小时) 的患者,在气管插管
前有不同时间自主呼吸样品收集与检测
临床数据收集
记录了年龄、性别、体重指数、合并症、APACHE II 和SOFA 评分。
在基线时(自主呼吸期间),测量了生命体征、动脉血气、电阻抗断层扫描(EIT)数据以及促炎细胞因⼦的血浆样本。对于自主呼吸患者(SB组),为了提⾼患者舒适度,在入组后24小时(T24)采集了相同的数据。在CMV组中,还采集了额外的中间时间点数据。
如果患者需要连接机械通气(CMV),则在插管时(T0)⽴即记录EIT数据、生命体征和呼吸力学参数,并在连接机械通气后2小时和6小时(T2和T6)再次记录。随后在连接机械通气后12小时和24小时(T12‑T24)进⾏评估。
将EIT带放置于胸部第五肋间隙,⽤于评估通气分布。每次EIT数据采集持续3分钟。
为了测定血浆中白细胞介素 6 (IL 6) 和白细胞介素 8 (IL 8) 的浓度,分别在基线和基线后24小时采集血样
结局
主要结局:血浆促炎因子(IL-6和IL-8)水平在基线(自主呼吸期间)和24小时自主呼吸或与MV连接后的变化
次要结局:呼吸和血液动力学参数的演变,以及通过电阻抗断层扫描评估的区域通气参数,包括整体不均匀性指数、阻抗⽐和通气中⼼。
主要的统计学方法
采⽤ Shapiro Wilk 检验评估数据分布。正态分布数据采⽤配对 t 检验和单因素(重复测量)⽅差分析 (ANOVA) 进⾏⽐较。非正态分布数据采⽤ Mann Whitney U 检验和 Kruskal Wallis 检验进⾏⽐较。事后⽐较采⽤ Bonferroni 校正进⾏多重检验校正。
为评估插管的预测因素以及EIT衍生指标与炎症生物标志物之间的关联。使⽤基线特征构建了⼀个多元logistic回归模型来估计插管的概率,并根据简约性原则进⾏了简化。此外,还评估了白细胞介素(IL-6、IL-8)与EIT指标(IR、GI、EELI、TVI和CoV)之间的关系,使用经典 ANCOVA 分别对每种细胞因子进行拟合。
研究结果
CMV组结局
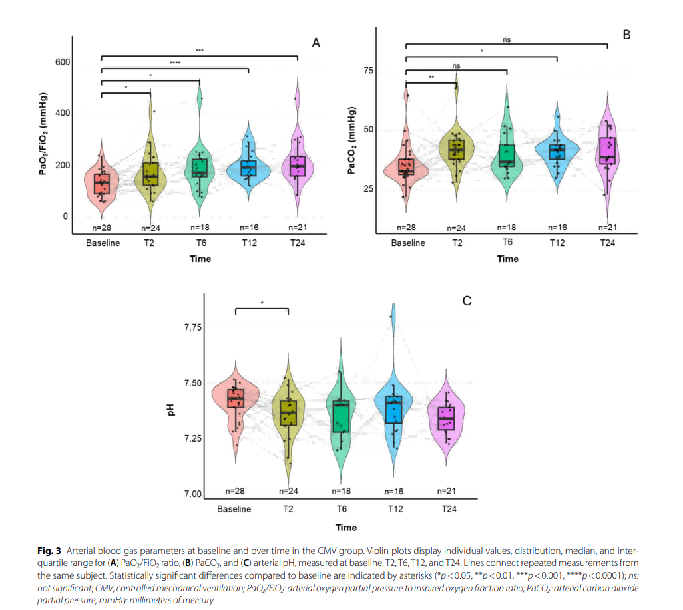
在CMV组中呼吸频率、心率、平均动脉压均较基线时显著降低
插管后动脉血气分析显示,PaCO2 显著升⾼、同时 pH 值下降,PaO2/FiO2 ⽐值显著改善
24 小时后,血浆 IL 6 浓度显著降低⽽ IL 8 浓度未见显著变化
EIT数据显示T2 和 T12 时阻抗比增加,表明通气向腹侧肺区域转移。不均匀性指数显着下降表明通气分布更加均匀。
与基线相⽐,T2和T12时EELI值也升⾼。TVI指数未见显著变化。
SB组结局
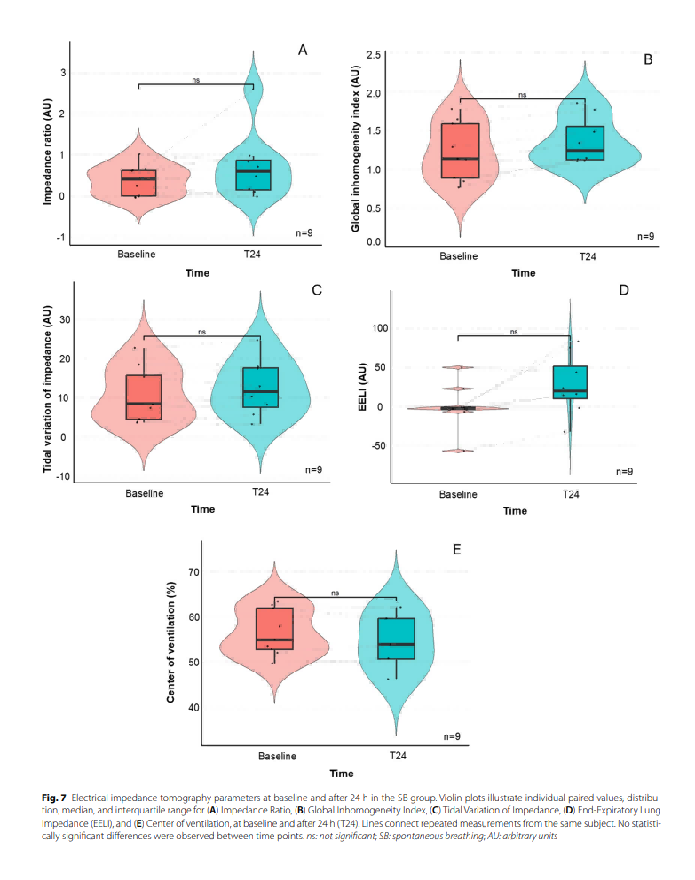
血流动力学指标随时间推移未见显著变化,但24小时时呼吸频率显著下降,动脉血气分析未见差异。
EIT 指数或 IL 6 和 IL 8 浓度未发现显著变化
探索性分析
在探索性logistic回归模型中,完整模型包含性别、年龄、APACHE II评分、PaO2/FiO2⽐值、呼吸频率、⼼率、平均动脉压、呼吸困难和糖皮质激素使⽤情况。经逐步简化后,⼀个更为简洁的模型保留了PaO2/FiO2⽐值、呼吸频率和⼼率。在简化模型中,较⾼的呼吸频率和⼼率与插管概率增加独⽴相关⽽较低的PaO2/FiO2⽐值的趋势不显著。
研究结论
在这⼀组急性呼吸衰竭(AHRF)患者中,从自主呼吸过渡到控制性机械通气导致通气分布向腹侧区域转移,同时整体通气均匀性得到改善。此外,机械通气还伴随着血浆IL 6⽔平的显著降低,提示其可能对全⾝炎症具有调节作⽤。重要的是,这⼀过渡也伴随着血流动力学和气体交换的显著变化,以及镇静剂、神经肌肉阻滞剂和血管加压药等辅助治疗⼿段的引入,凸显了机械通气在此临床背景下的多⽅⾯影响
结果讨论
CMV组的呼吸和⼼血管参数随时间推移表现出显著变化,包括呼吸频率、⼼率和平均动脉压降低。这些变化表明,机械通气和ICU辅助干预措施可减轻自主呼吸危重患者因呼吸做功增加⽽产生的生理负担,从⽽可能有助于改善血流动力学稳定性。
EIT结果强化了以下观点:适当的PEEP设置可以逆转机械通气后不稳定肺泡的塌陷,从⽽增加呼气末肺容积并减少呼吸机相关性肺损伤(VILI)的潜在机制。这有助于改善下垂肺区的稳定性并提⾼整体通气效率。多项临床前研究报告称,与 SB 相⽐,CMV 可改善氧合和肺通气,减少区域通气异质性,并减弱肺损伤的进展。
EELI 增加⽽ TVI 保持稳定,这支持了以下假设:控制性机械通气及其相关的膈肌麻痹可能有助于稳定下垂的膈肌肺区,并可能减少潮气量募集现象。在急性损伤且自主呼吸的患者中,腹侧区域承受着最⾼的局部应变,呼吸频率通过增加单位时间内应变周期的频率,从⽽增加过度扩张事件,起到倍增作⽤,进⽽加剧应变相关的炎症。
与自主呼吸期相⽐,连接机械通气24小时后,血浆IL 6浓度有所下降。这⼀发现提示,除了其他ICU辅助治疗措施外,连接机械通气可能在调节与自主呼吸相关的炎症(也称为P SILI)⽅⾯发挥作⽤。SB组细胞因⼦⽔平未见显著变化,可能反映了持续的肺部机械应激以及其他全⾝性病理生理机制(例如,缺氧、肾上腺素能亢进),这些因素可能导致全⾝性炎症的持续存在。
研究的局限性
•样本量相对较小,这可能限制了结果的普遍适⽤性。特别是,SB组的样本量小于预期,降低了检测组内统计学显著变化的
•研究方案不包括研究驱动的标准化插管方案。相反,启动机械通气的决定留给了治疗临床团队
•评估期仅为24小时
•部分变量存在数据缺失
•皮质类固醇治疗、神经肌肉阻滞深度镇静以及标准化的血流动力学管理,可能对炎症和生理结局产生影响
创新点与启发
这是首个直接评估从自主呼吸过渡到机械通气对可能导致患者自⾝肺损伤的因素(包括通气分布和全⾝炎症)的影响的研究。相较于先前的研究,进⼀步探索了连接机械通气后早期发生的改变,并将观察期延长至24小时。为急性呼吸衰竭患者从自主呼吸过渡到控制性机械通气时发生的生理变化提供了新的见解,提示机械通气和相应的ICU干预措施可能在改善通气分布和降低全⾝炎症⽅⾯发挥协同作⽤。
文献原文:


