背景介绍:
1.术后呼吸衰竭是一种可能危及生命的并发症,是住院和出院后并发症和死亡率的重要来源。普通外科术后呼吸衰竭的总体风险约为0.5-4%,但在高危人群中可能超过20%,尤其是在急诊手术后。
2. 使用较低潮气量 (VT)、呼气末正压 (PEEP) 和募集操作(称为肺保护性通气策略)的机械通气有可能改善因手术而接受机械通气的患者的治疗效果。
3. 气道驱动压力被定义为产生 VT 所需的,高于所施加的 PEEP 的扩张压力,可能是肺保护策略的潜在目标。几项观察性研究和对个体患者数据的meta分析表明,在接受机械通气进行手术的患者中,高驱动压力与预后不良之间存在关联。然而支持针对驱动压力来个体化 PEEP 设置的有力证据有限,并且在这种情况下为数不多的可用临床试验揭示了相互矛盾的结果。
假设:与常规护理相比,针对气道驱动压力的策略会导致术后呼吸衰竭或死亡率更低。
实验设计(PICO):
一项由研究者发起、多中心、随机、评估者盲法、务实的临床试验
P:
纳入标准:
l 年龄≥ 18 岁。需要进行紧急开腹或腹腔镜腹部手术,预计手术时间至少为 2 小时,术后呼吸衰竭的风险较高。
排除标准:
l 手术前接受有创机械通气超过12小时的患者
l 需要氧疗或家庭机械通气的慢性呼吸系统疾病患者
l 预期死亡被认为迫近且不可避免的患者
l 体重指数(BMI)>40 kg/m2
l 未经引流的气胸或皮下气肿的患者
C:
参与者在到达手术室后由主治麻醉师以 1:1 的比例随机分配。根据部位、是否存在休克(定义为持续静脉输注血管活性药物)和低氧血症(动脉血压分压/吸入氧分数(PaO2/FiO2) 比率 ≤ 300)。患者、试验人员、收集和评估临床结局的研究人员以及统计学家不知道研究组的分配。
干预组:personalized driving pressure-guided PEEP
对照组:usual care using a fixed PEEP strategy
I:
干预组:在容积控制通气中接受单独的 PEEP,
初始操作在 30 cmH2O 的气道压力下憋气 20-30 秒,随后进行从 15 cmH2O 开始逐步递减 1 cmH2O 的 PEEP 试验,在驱动压力低于 13 cmH2O 的情况下达到可能的最高值(最多 15 cmH2O)。当驱动压力低于 13 cmH2O 时,试验停止。
如果手术过程中驱动压力超过 13 cmH2O,或在断开呼吸机连接以及呼吸系统顺应性发生变化(驱动压力升高至 13 cmH2O 以上)则以 1 cmH2O 的递减幅度降低 PEEP。每小时重复一次操作。
对照组:接受 5 cmH2O 的固定 PEEP。所有参与者均使用低潮气量(6-8 毫升/千克预测体重)通气策略进行容量控制通气,调整呼吸频率以维持潮气末二氧化碳分压在 35 至 45 毫米汞柱之间,吸气与呼气时间比为 1:2,吸气末暂停 30%,调整 FiO2 以维持 SpO2 ≥ 94%。出现动脉血氧饱和度降低时,可采取抢救措施(ESM 3)。
在两组患者中,建议在手术结束后立即中断镇静并进行自主呼吸试验。对于测试失败的患者,建议使用里士满躁动镇静量表 + 1 至 -2 的轻度至中度镇静剂(Richmond Agitation-Sedation Scale)。患者护理的其他方面由治疗小组自行决定。
O:
主要结局:术后呼吸衰竭(定义为术后12小时内未能脱离呼吸机,或术后30日内急性呼吸衰竭的再插管或根治性无创通气的复合)或30日时全因院内死亡(all-cause in-hospital death)。
次要结局:术后肺部并发症分级(1-4级);机械通气至第一次气管拔管的持续时间;成功气管拔管的总时间;第 30 天存活且无机械通气的天数;第 30 天机械通气的累计总持续时间;第 7 天的器官衰竭序贯器官衰竭评估 (SOFA) 的评分测量,通过排除格拉斯哥昏迷量表进行修改;第30天急性肾损伤;第 30 天败血症或感染性休克;ICU内和住院时间。
680名受试者(每组340名)的样本量将为试验提供90%的功效,在0.05的双侧α水平下,在主要结局指标中显示10%的绝对组间差异,假设30天死亡率为10%,术后呼吸衰竭率为15%(主要复合终点为25%)。
主要分析是使用卡方检验对两组的主要结局进行未经调整的比较。除了分层变量外,还使用多元逻辑混合回归来识别与主要结果相关的预先指定的协变量。
结果:
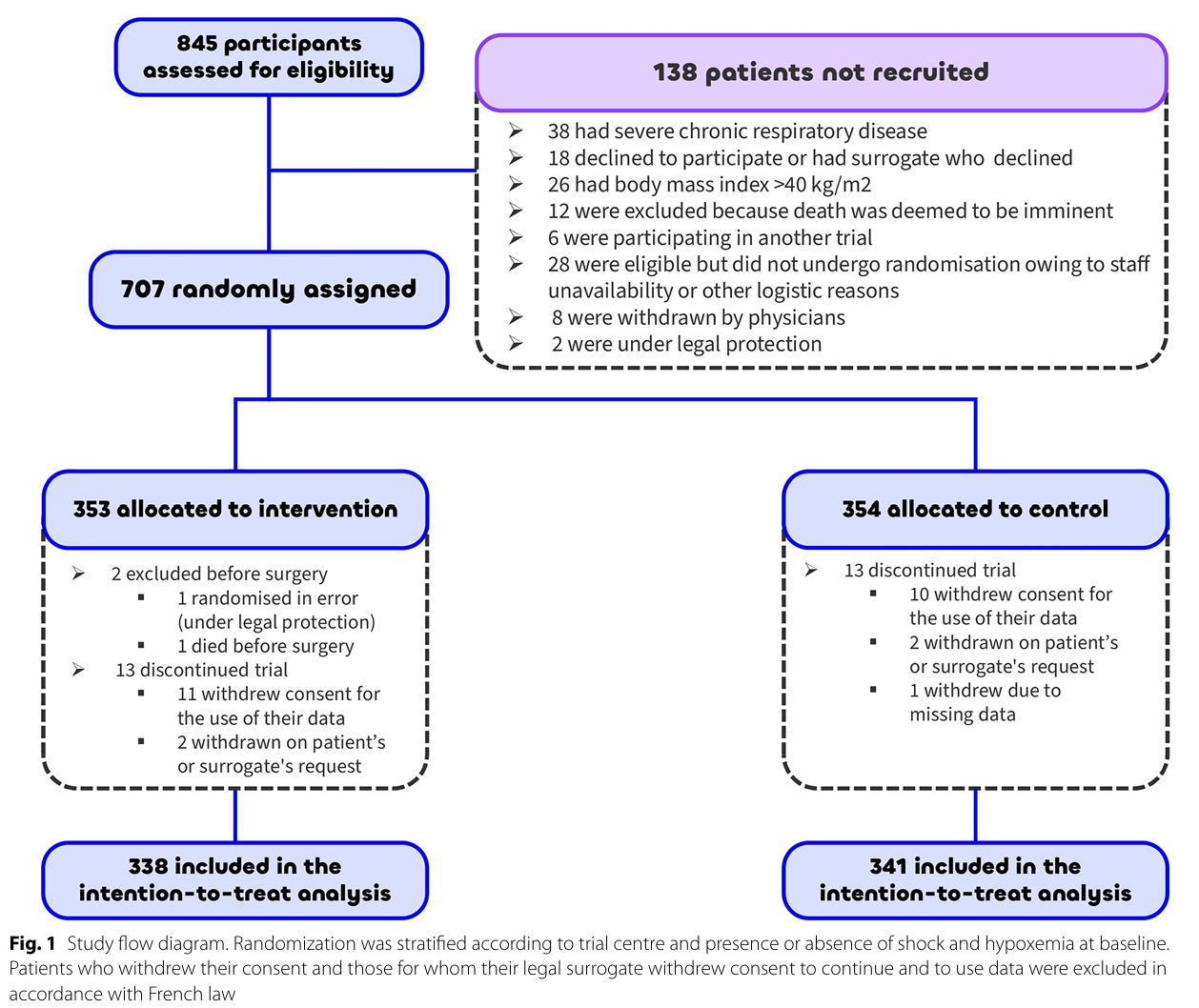
2021年3月22日至2022年7月22日期间(最后一次随访为2022年10月27日),共评估了845名患者的资格,其中707名患者入组了该试验。
随机分组后,28 名患者被排除在后续数据收集和分析之外(干预组 15 名,对照组 13 名)。其余 679 名患者被纳入主要分析。
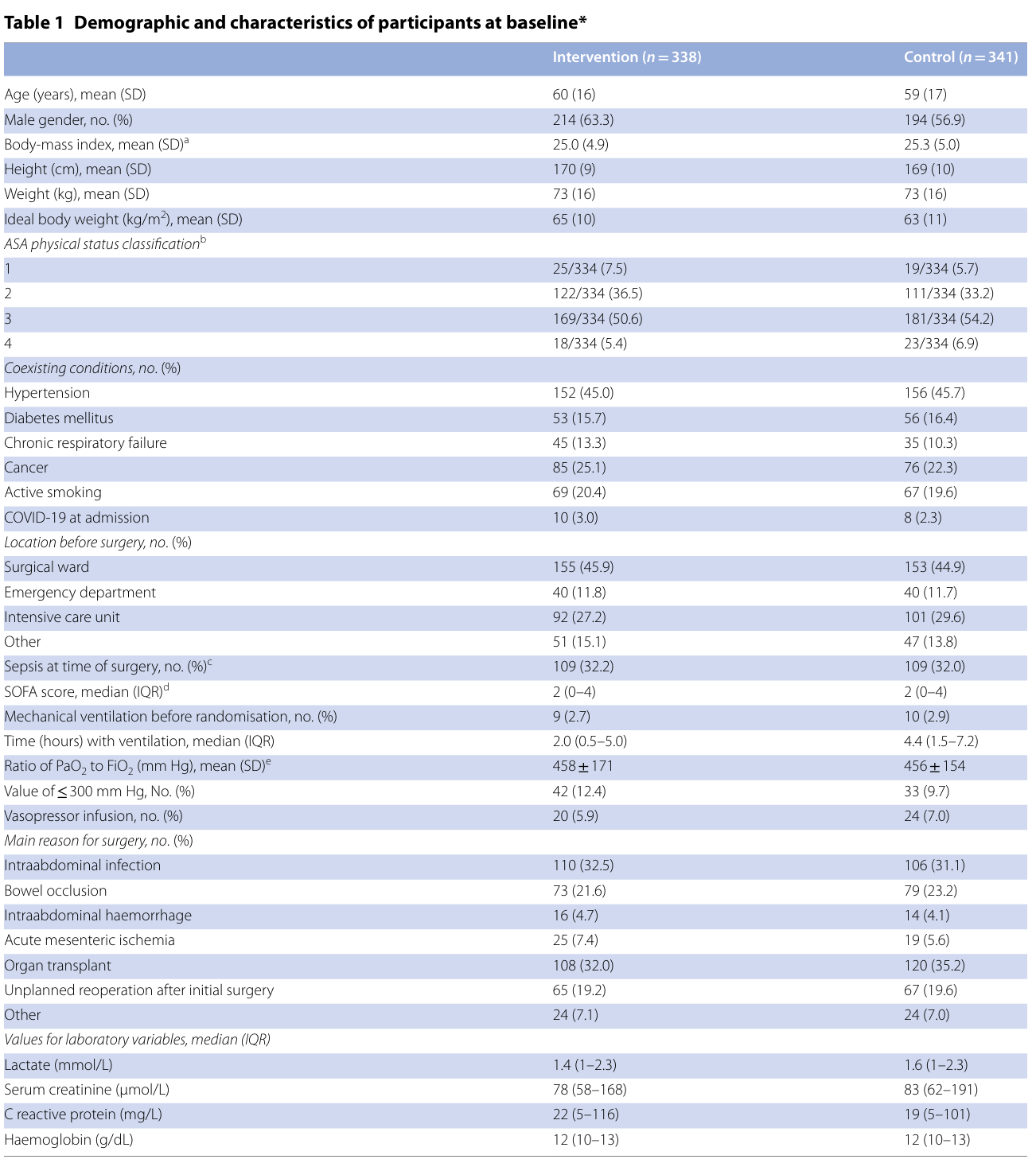
受试者的基线特征,其中ASA 身体状况等级:(1) 健康状况正常,(2) 轻度全身性疾病,(3) 严重全身性疾病,以及 (4) 对生命构成持续威胁的严重全身性疾病;FiO2值反映了在随机化前 24 小时内最接近随机化时间记录的值。如果随机分组时无法进行动脉血气分析,则 PaO2/ FiO2比率可以从脉搏血氧饱和度测量的氧饱和度推断出来。
试验组和对照组之间基线和手术过程中患者的特征平衡良好。
呼吸机设置和护理流程:
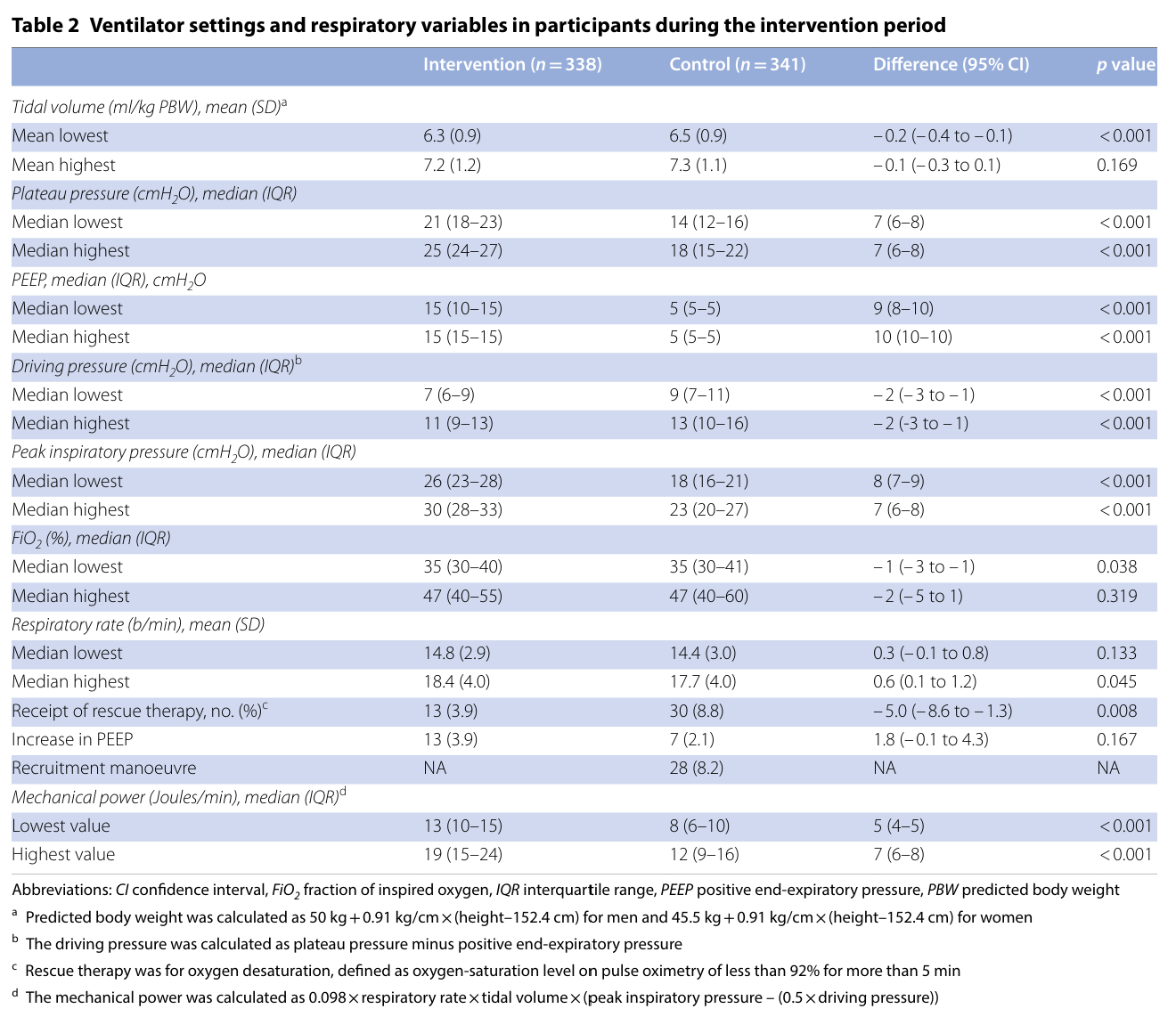
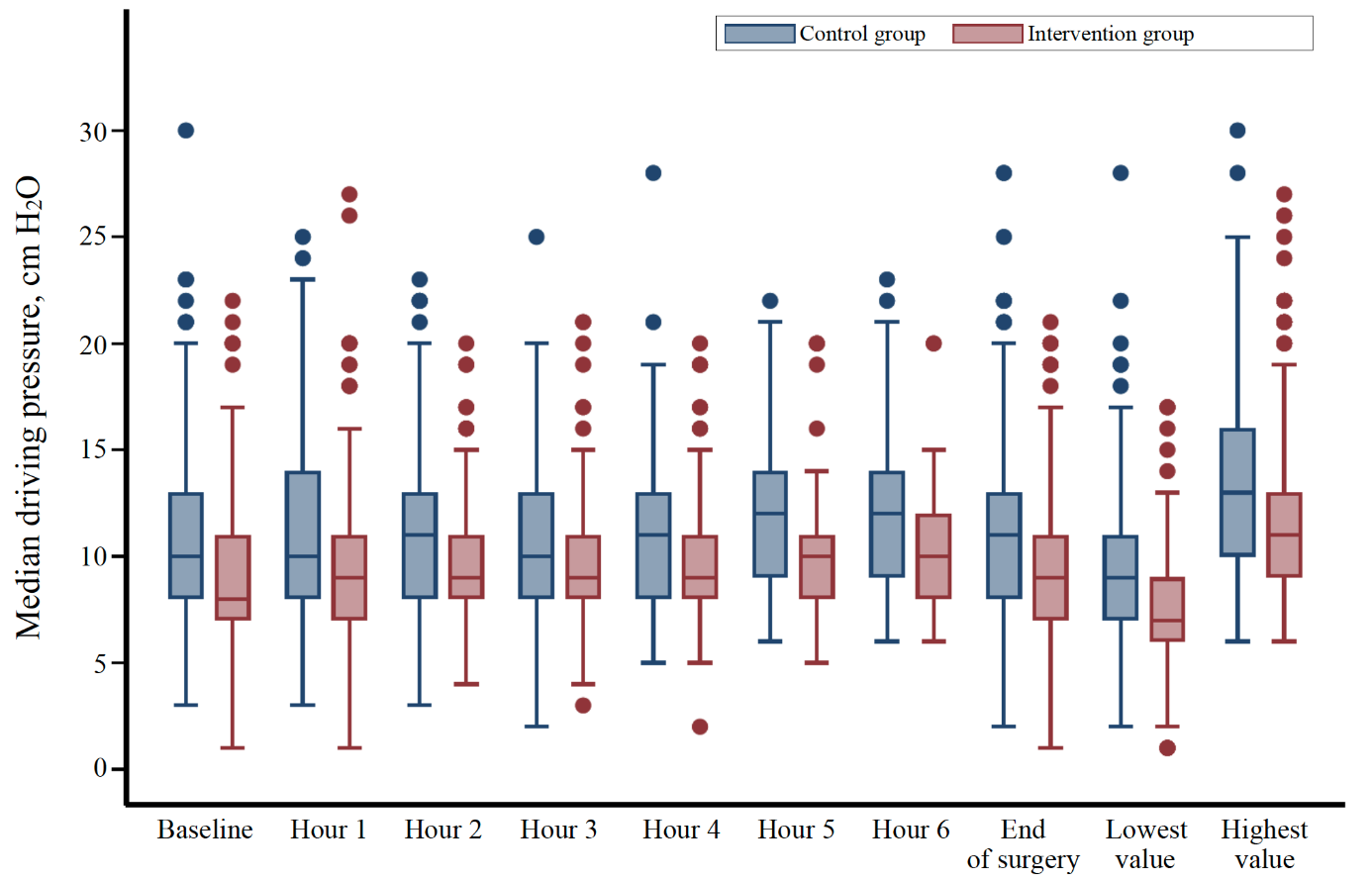
初始呼吸机设置后,干预组的中位驱动压力(四分位距)为 8 cmH2O(7 至 11),对照组为 10 cmH2O(8 至 13)(组间差异为 - 2 cmH2O;95% CI :- 3 至 - 1)。
在手术过程中,干预组患者的驱动压力值低于对照组患者,而平台压高于对照组患者。在干预组中,94 名患者(27.9%)的驱动压力值超过了 13 cmH2O 的目标值。干预组中有 3.9% 的患者因持续低氧血症使用了抢救疗法,而对照组中只有 8.8% 的患者使用了这种疗法。静脉输液量中位数和血液动力学变量在组间没有差异。
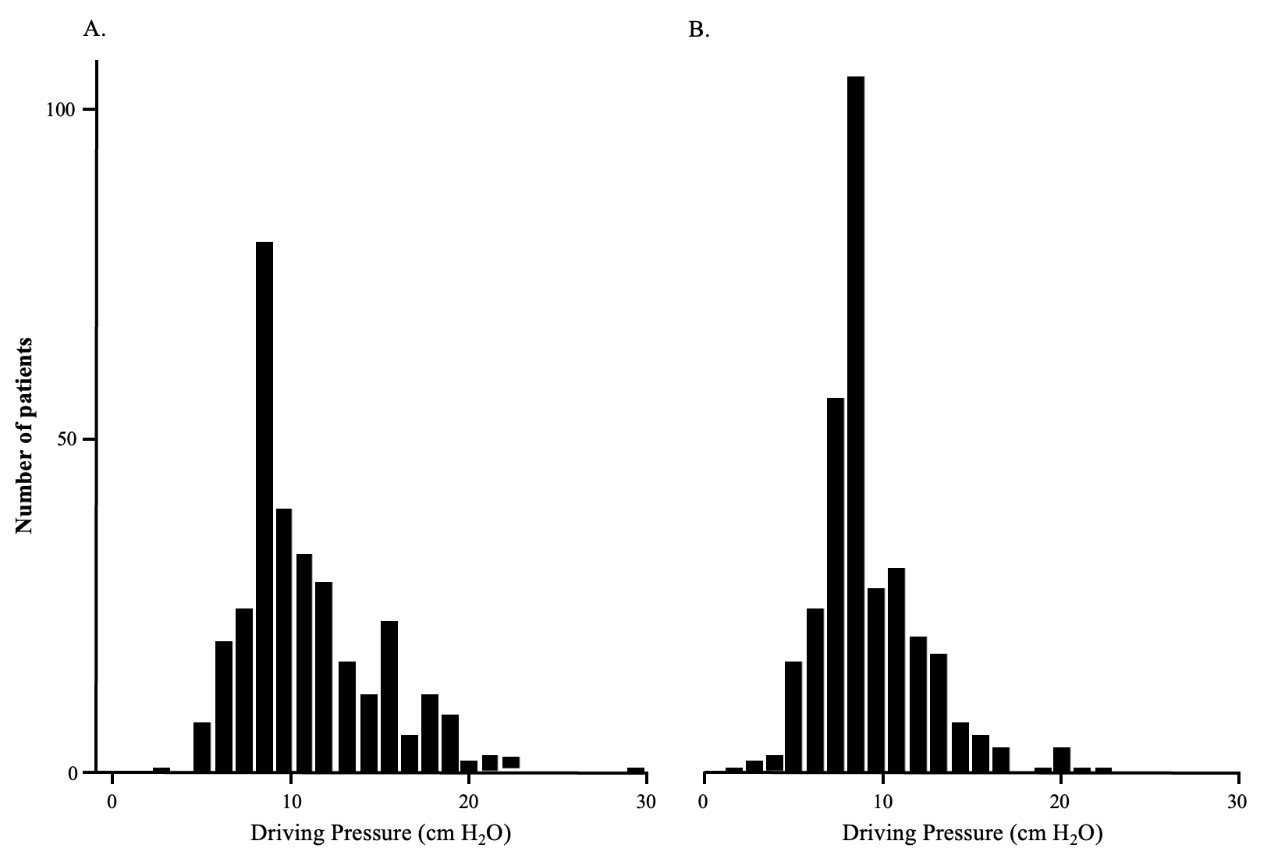
对照组(A)和干预组(B)初始设置呼吸机后的驱动压力分布
从基线(初始呼吸机设置)到手术结束的驱动压力值
主要结局和次要结局:
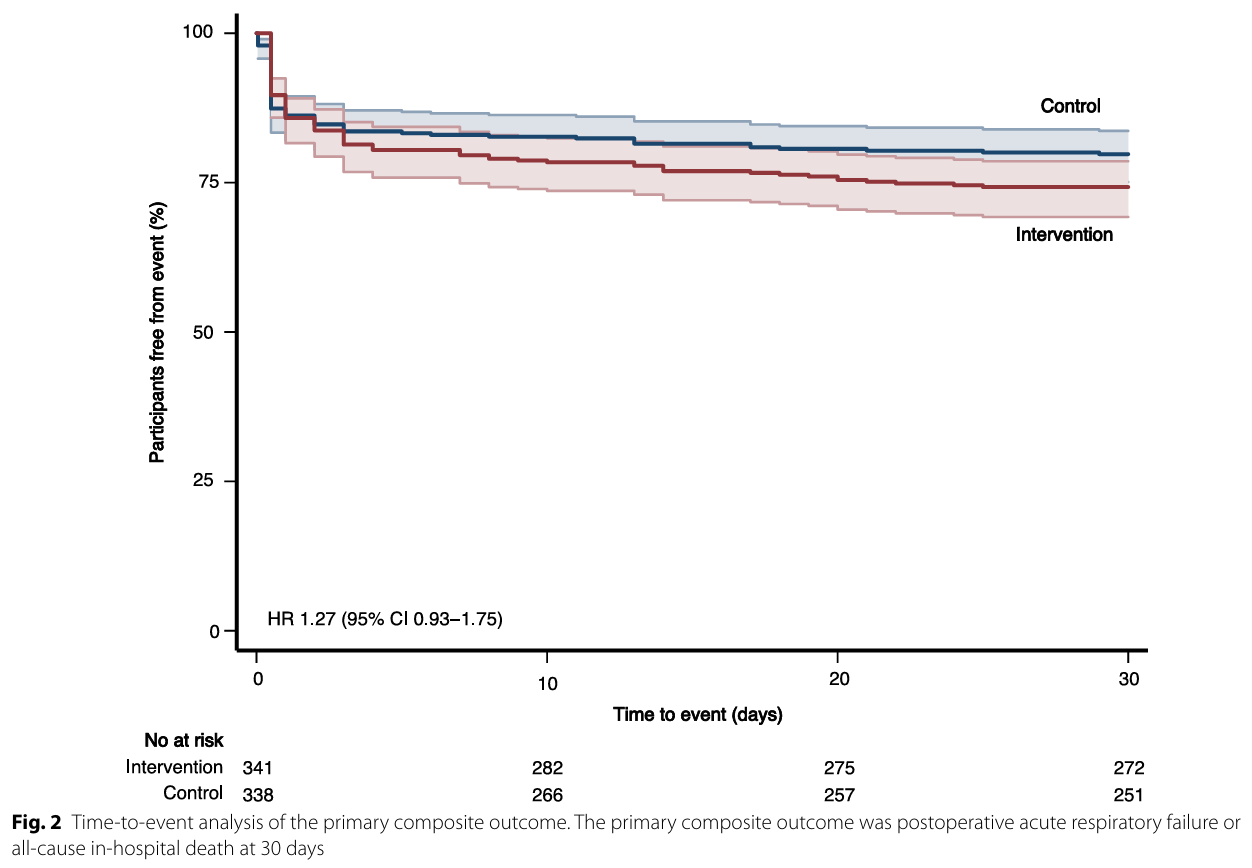
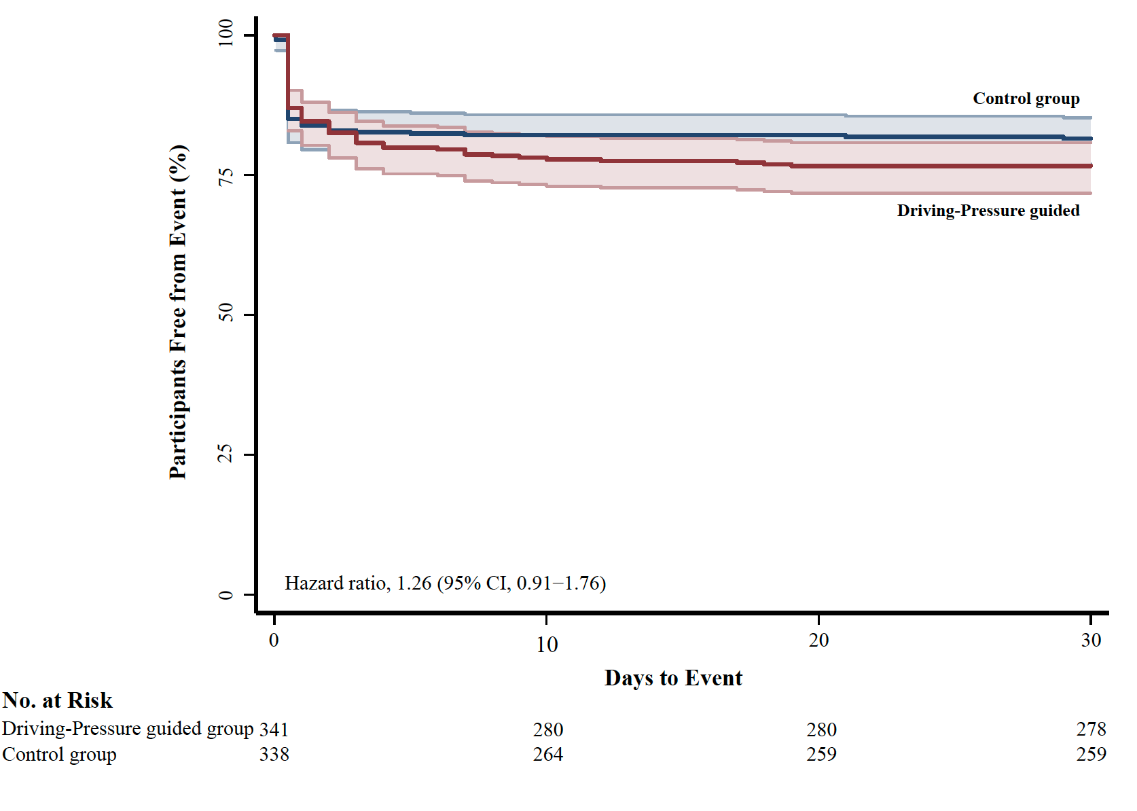
主要结局事件发生在87例(25.7%)干预患者和69例(20.2%)对照患者中(绝对组间差异,5.5%;95%CI – 0.8-11.8;相对风险,1.27;95%CI 0.96-1.68;p = 0.08),未显示两组之间在主要结局方面存在显着差异。
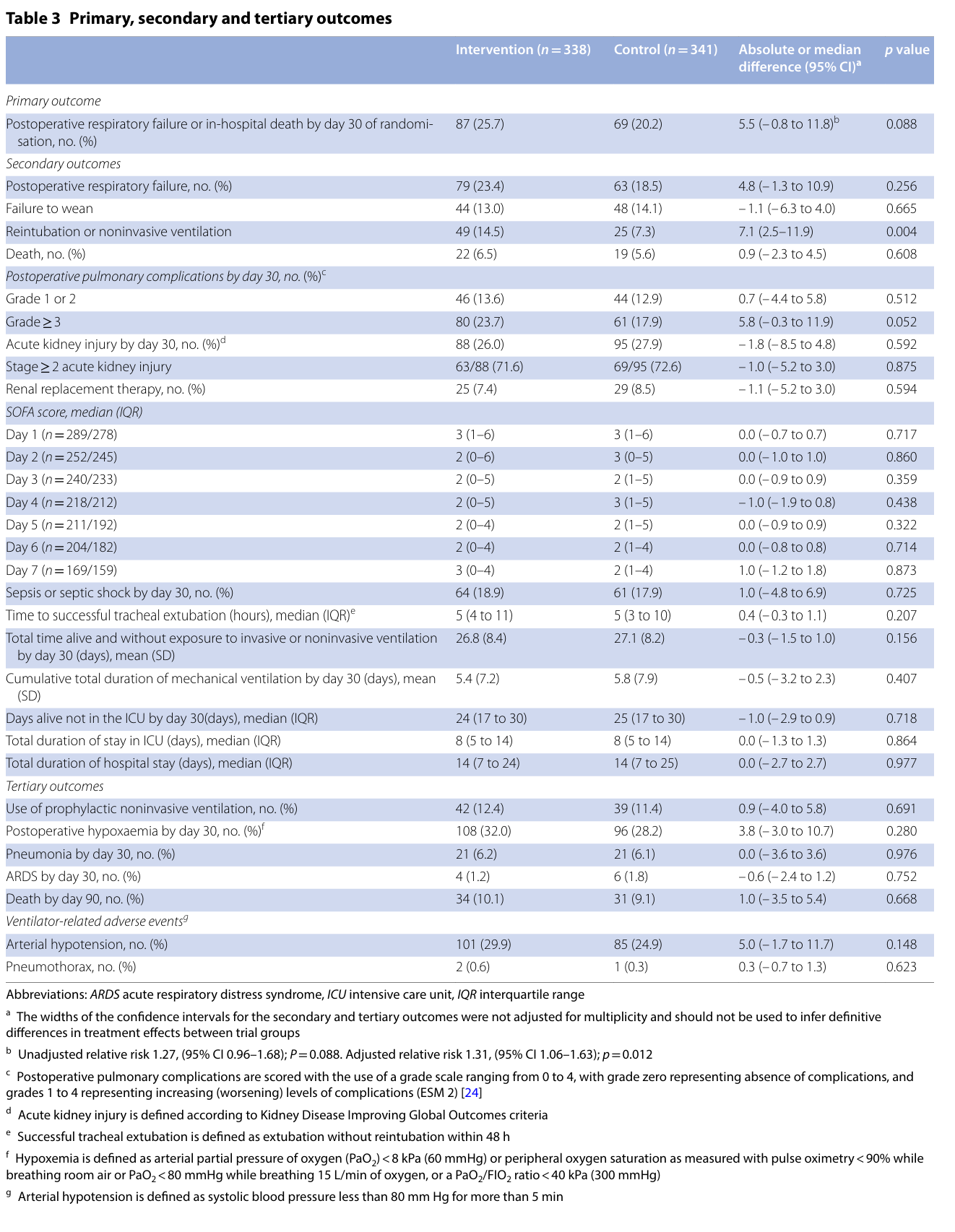
49例(14.5%)干预患者和25例(7.4%)对照患者出现了重新插管或根治性无创通气治疗急性呼吸衰竭的复合治疗(组间绝对差异,7.1%;95%CI 2.5-11.9;p = 0.004)。差异主要是由于需要治愈性无创通气的受试者数量较多(绝对差异,5.9%,95% CI 2.2-9.8;p = 0.002)。
28 名 (8.4%) 干预患者和 16 名 (4.7%) 对照患者发生了再插管(绝对差异,3.6%,95% CI – 0.1 至 7.3;p = 0.06)。
没有证据表明预先指定的亚组之间治疗效果存在异质性。在符合方案的人群中,结果也一致。在调整分层变量和协变量后,主要结局的相对风险为1.31(95%CI 1.06–1.63;p = 0.012)。
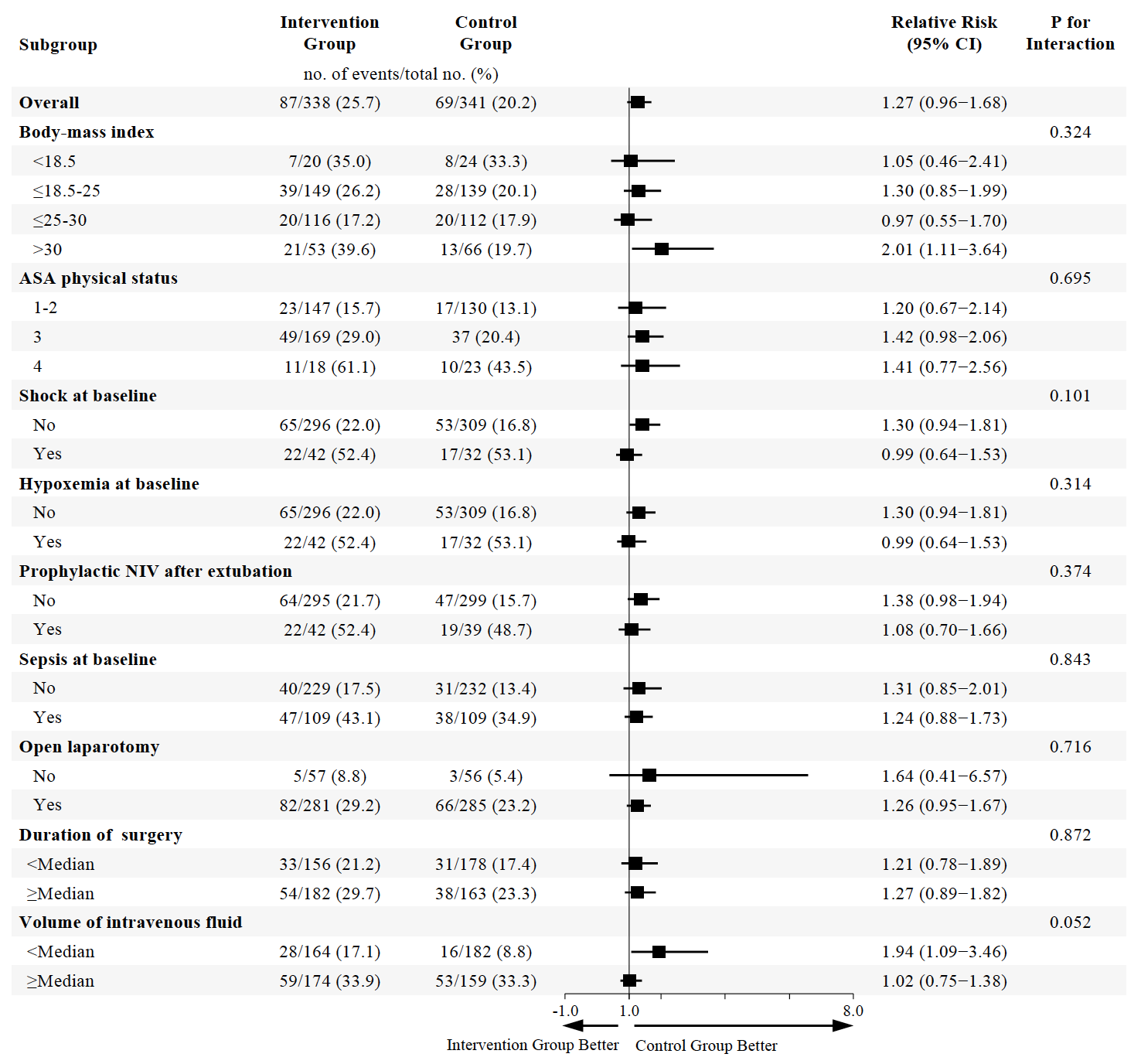
呼吸机相关不良事件、氧饱和度下降、肺炎、ARDS、手术期间气胸和第90天的全因死亡率在两组之间没有显着差异。干预组的机械通气功率明显高于对照组。
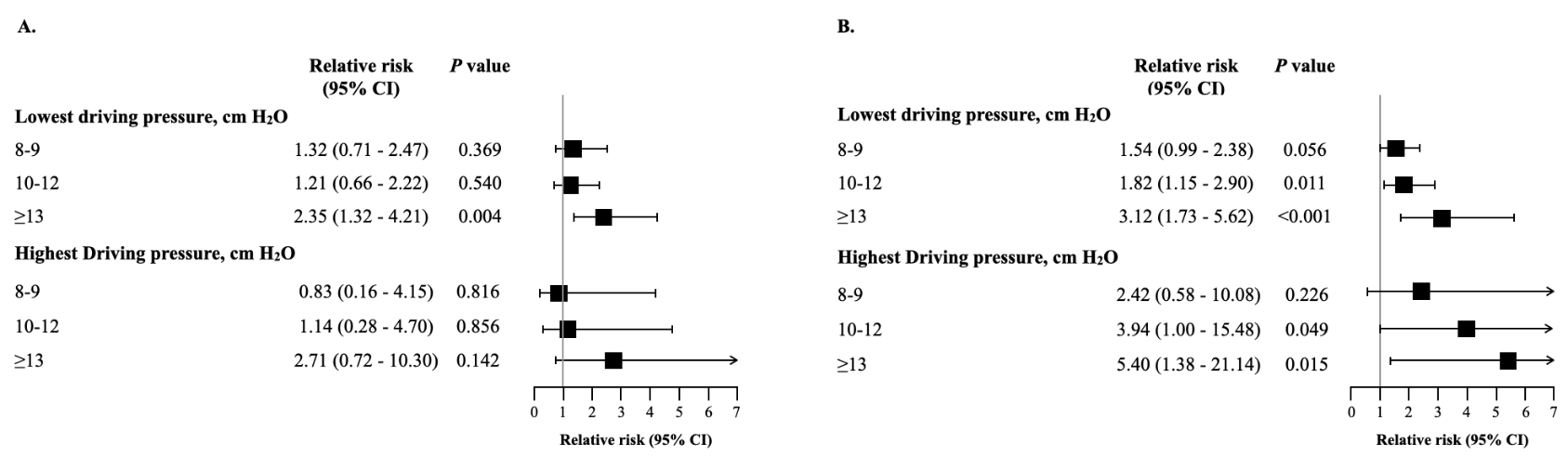
一项事后分析排除了驱动压力值超过 13 cmH2O 目标值的 94 名干预患者,结果显示干预效果没有差异(组间绝对差异,1.1%;95% CI - 5.6 至 7.8;相对风险,1.05;95% CI 0.76-1.45;P = 0.751)。探索干预效果大小是否随驱动压力组别而变化的事后分析显示,主要结果存在显著差异。
结论与讨论
针对有术后呼吸衰竭风险患者驱动压力的单独调整最高 PEEP 策略并没有降低术后呼吸衰竭或死亡的发生率。然而,干预与更多的再插管或无创通气需求有关。
在紧急腹部手术后有术后呼吸衰竭风险的患者中,基于最高 PEEP 以瞄准驱动压力的策略并没有减少术后呼吸衰竭或死亡。相反,干预导致 30 天内因急性呼吸衰竭而重新插管或需要治愈性无创通气的发生率更高。
研究结果与 iPROVE-OLV 随机对照试验的结果形成鲜明对比,其显示使用驱动压力引导的 PEEP 策略,胸外科手术后严重的肺部并发症减少了 56%。这可能是由于最高的动态顺应性(或最低驱动压力)混淆了驱动压力引导的 PEEP 策略的影响。

本研究结果与之前的不同,表明当肺力学改变和驱动压力降低时,PEEP增量可能具有保护作用。一个较为合理的解释是,在针对固定驱动压力值时选择最高 PEEP 水平的方法可能导致某些患者使用过量的 PEEP 和充气肺区域的伤害性过度扩张,尤其是那些肺复张潜力较低的患者。
局限性:1.该试验不是双盲的。让手术室团队使用盲法分组分配是不可行的,决定让患者脱离呼吸机的医生也没有使用盲法。2. 较高的PEEP水平和肺复张可能导致血流动力学不稳定。然而该试验并未广泛评估较高 PEEP 对血流动力学的影响3.没有收集有关身体定位的数据,身体定位数据可能会影响肺容量和呼吸力学,从而影响PEEP设置。
文献原文:


