重症监护病房中的褪黑素与谵妄:一项随机对照试验的系统综述和Meta分析
期刊:Intensive Care Med IF:21.2
关键词:Delirium; Melatonin; Meta-analysis; Sleep; Systematic review.
1. 主要研究内容:谵妄常见于危重病人,并与死亡率增加有关。在最近的随机对照试验中,关于褪黑素预防危重患者谵妄发作的效果的结果发现了差异。通过检索了MEDLINE、Embase和Web of Science从成立到2025年7月5日评估重症患者褪黑素的随机对照试验。以谵妄的发生率为主要研究结局,死亡率主要的次要结来进行分析,结果表明,与安慰剂相比,褪黑素不能降低危重患者谵妄的发生率。同样,没有观察到对死亡率的影响。
2. 研究背景:谵妄是危重患者中常见的并发症,在重症监护病房(icu)住院患者中发生率高达80%。在ICU环境中,谵妄在接受有创机械通气的患者中比不接受通气的患者更常见。它与显著的不良后果相关,包括幸存者早期和长期死亡率增加、医疗成本升高以及认知和功能障碍。ICU患者谵妄的病理生理是多因素的,包括高龄、急性疾病的严重程度和镇静药物(尤其是苯二氮卓类药物和阿片类药物)的暴露等易感因素。此外,受内源性褪黑激素分泌调节的昼夜节律和睡眠结构紊乱已被认为是谵妄发病机制的关键因素。在危重患者中,谵妄患者的血清褪黑素水平比无谵妄患者低。此外,褪黑素具有抗炎和免疫调节特性,可以潜在地保护大脑免受脑病、急性脑损伤和慢性神经退行性疾病的损伤。本荟萃分析的目的是汇总调查褪黑素对危重患者谵妄影响的随机对照试验的结果。
3. 研究思路:
ü 研究问题:汇总调查褪黑素对危重患者谵妄影响的随机对照试验的结果(假设褪黑素对谵妄的发生率没有显著影响)
ü 背景:系统检索PubMed、Embase和Web of Science数据库,2025年7月5日前以评估成年患者(≥18岁)在重症监护病房期间给予褪黑激素的效果的所有随机对照试验
P:研究对象:重症监护病房的成年患者。
C:对照措施:对比常规的安慰剂
I:干预措施:褪黑激素(任何剂量或途径)
O:主要结果:主要研究结果是在任何给定时间点谵妄的发生率。
ü 结论:结果表明,与安慰剂相比,褪黑素不能降低危重患者谵妄的发生率。
3.1 检索策略:系统检索PubMed、Embase和Web of Science数据库,2025年7月5日前以评估成年患者(≥18岁)在重症监护病房期间给予褪黑激素的效果的所有随机对照试验。
3.2 纳排标准:只纳入随机对照试验,排除观察性研究、队列、病例报告、动物模型和特殊人群(儿童、孕妇)。在初步分析中,只有遵循指南的谵妄评估实践的研究才被保留。如果在褪黑素组和安慰剂组中谵妄的发生率均为零,则排除研究。
3.3 数据提取:研究特征(如来源国、研究类型、单/多中心)、患者人口统计(年龄、性别)、医学背景、治疗(褪黑素途径和剂量)和结局。
3.4 研究结局:主要研究结果是在任何给定时间点谵妄的发生率(谵妄的定义遵循研究者的定义)。次要结局包括死亡率、谵妄严重程度、不良事件、机械通气持续时间和ICU住院时间。
3.5 主要分析&次要分析:对于主要结局(谵妄发生率)和主要次要结局(死亡率),预先定义了两个分析层次。主要分析包括采用稳健方法学的研究,遵循风险偏倚评估结果。次要分析包括所有符合条件的研究,不考虑方法学的局限性。
3.6 统计分析:所有分析均采用随机效应模型,并进行敏感性分析。采用非参数Cochran’s Q检验和I2统计估计值及其置信区间研究统计异质性;试验序列分析(TSA)来评估由于稀疏数据和累积数据的多重检验而产生随机误差的风险。
3.7 偏倚风险评估:
|
|
4. 研究结果:
4.1 纳入研究:
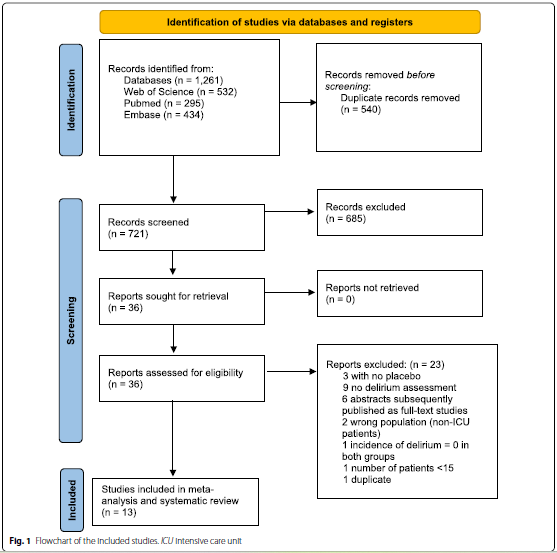
共有1238项研究被确定并筛选,其中13项研究符合纳入条件,共包括2830名患者(1417名患者分配到褪黑激素组,1413名患者分配到安慰剂组)(图1)。
所有纳入的研究均为随机对照试验。试验在多个大洲进行,包括欧洲、北美、亚洲和南美(欧洲n = 2,北美n = 1,伊朗n = 3,中国n = 2,印度n = 3,巴西n = 1,澳大利亚n = 1)。
主要分析共纳入了6项研究,分别包括褪黑激素组和安慰剂组的1110例和1099例患者。
4.2 主要研究结局:
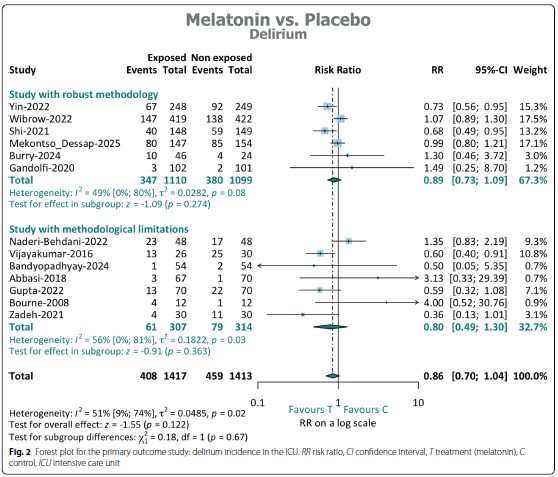
研究结果:褪黑素对谵妄发生率没有影响。主要分析和次要分析结果一致,相对危险度(RR)分别为0.89 [95%CI: 0.73-1.09]和0.86 [95%CI: 0.70-1.04]。
亚组分析:采用稳健方法学的研究和有方法学局限性的研究之间的亚组相互作用检验的χ2值为0.18,p值为0.67,表明这些研究的治疗效果没有统计学上的显著差异(图2)。
4.3 次要研究结局:
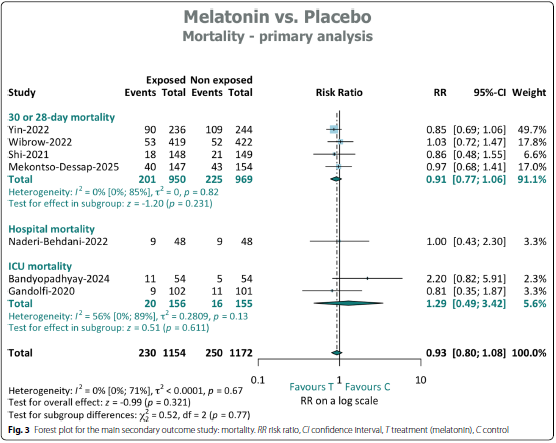
纳入研究:有8项试验(n = 2,396例患者)可用于死亡率分析。
研究结果:褪黑素对28天或30天死亡率无显著影响(RR 0.91 [95% CI 0.77-1.06], I2 = 0% [95% CI 0-85%], p = 0.23)。
亚组分析:针对医院或ICU死亡率进行亚组分析,结果表明在任何亚组中都没有获益的迹象。总体合并死亡率同样显示无显著相关性(RR = 0.93 [95% CI 0.80-1.08], I2 = 0% [95% CI 0-71%], p = 0.32。
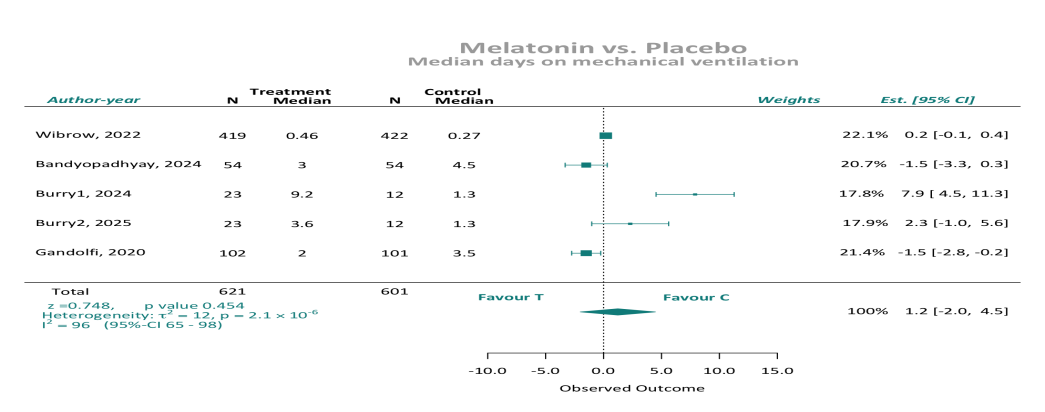
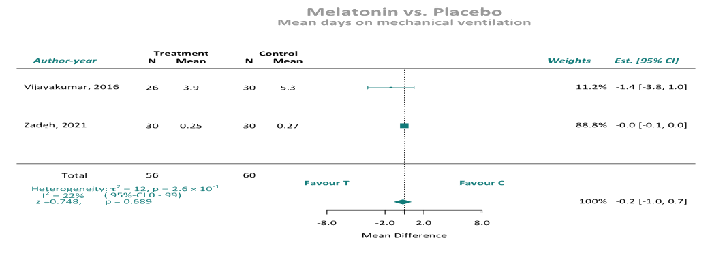
机械通气时间:6项随机对照试验报告了机械通气持续时间的数据(n = 1338例患者;褪黑激素组677例,对照组661例)。汇总分析显示,当汇总报告的平均值或中位数数据时,通气时间和褪黑素给药之间没有关联。
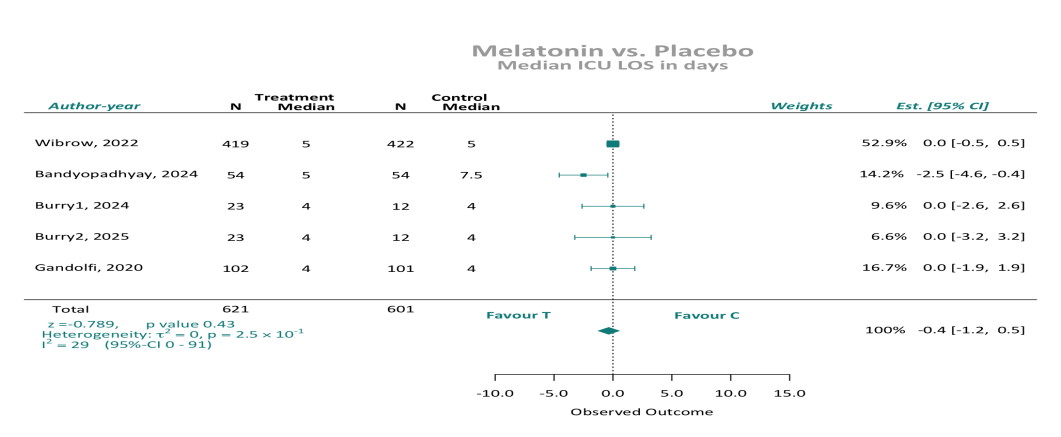
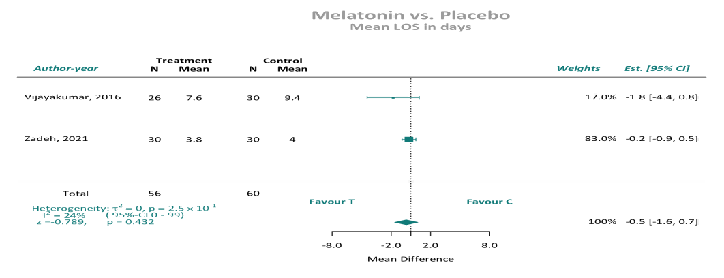
住院时间:9项随机对照试验(n = 1338例患者;褪黑素组677例,对照组661例)报告了ICU住院时间。汇总分析显示,当汇总作者报告的平均值或中位数数据时,褪黑激素和安慰剂之间没有显著差异。
不良事件:不良事件的报告在不同的研究中是不一致的,不允许进行荟萃分析。
5. 研究结论:
本荟萃分析不支持褪黑素预防危重患者谵妄的疗效。谵妄发生率的综合效应估计在仅限于高质量研究的初级分析和包括所有试验的次级分析中均无统计学意义。试验序列分析进一步表明,额外的数据不太可能改变这一结论。同样,对死亡率、ICU住院时间或机械通气持续时间没有观察到影响。
5.1研究不足:
未评估褪黑素对睡眠质量的影响(PADIS指南中引用的支持论据之一);
异质性的消除:
1. 不同人群、干预措施(褪黑素途径、剂量和给药)和结果定义的异质性;
2. 参与研究的中心实施非药物预防策略的程度异质性
无法进行个体患者数据(IPD)荟萃分析
2. 创新&启发:
背景:2025年PADIS指南更新:建议使用褪黑激素来预防ICU谵妄。
Ø 创新&优势:
本荟萃分析优先考虑方法的严谨性;
纳入了Mekontso Dessap等人最新的高质量随机对照试验。
Ø 启发&意义:
针对正在进行/未来的研究而言,关注方法的严谨性和患者的选择,或纳入严格的谵妄表型和长期结果;
其他的药物策略:α -2肾上腺素能激动剂,如右美托咪定或可乐定或氟哌啶醇在内的抗精神病药物
文献原文: