结果显示,持续性念珠菌血症(定义为抗真菌治疗5天后血培养仍阳性)发生率达25.1%。副丝念珠菌和耳念珠菌是持续性感染的独立风险因素(sHR分别为1.312和1.549),而早期感染源控制与原发性念珠菌血症则为保护因素。与非持续性感染患者相比,持续性感染者更易出现中心静脉相关性血栓性静脉炎和眼部念珠菌病,且30天死亡率显著更高(32.6% vs 24.2%)。
研究还发现,耳念珠菌对氟康唑耐药率达100%,对两性霉素B耐药率为56.6%。持续性感染与抗真菌药物选择无关,而与物种特性、实体癌症、全胃肠外营养等因素相关。
结论指出,临床应重视早期感染源控制、加强眼底与血管影像学评估,并关注高耐药物种的传播风险。本研究为持续性念珠菌血症的识别与管理提供了当代流行病学证据。
由不同念珠菌种引起的持续性念珠菌血症:一项多中心当代队列研究数据
发表期刊:Journal of Infection IF=11.9
研究背景:
1. 临床重要性与研究不足:持续性念珠菌血症是一种临床高度相关的并发症,但至今研究较少。现有的有限研究多集中于免疫功能低下人群或新生儿,普遍存在外推性不足。
2.定义不统一的问题:不同研究对“持续性”的时间阈值缺乏一致意见,导致结果差异明显。
这种不一致性阻碍了对持续性念珠菌血症的发病率、结局及临床意义的准确评估。
3.临床后果与管理难点:识别持续性念珠菌血症至关重要,因为它提示可能存在血栓性静脉炎、心内膜炎或深部感染等隐匿病灶。目前尚不清楚其对患者死亡率的确切影响。念珠菌血症整体死亡率依然高达40%,在ICU和非ICU患者中管理均存在挑战。
4.指南与随访血培养的重要性:当前指南建议:每日随访血培养,直到连续三次阴性。遵循该建议有助于及时识别持续性病例,并推动进一步诊断和干预。
5.物种差异与耐药性问题:特定念珠菌种(如副热带念珠菌、热带念珠菌)可能与持续性感染风险相关,但证据有限。近年来,非白色念珠菌种逐渐增多,部分新兴种类(如副丝念珠菌、耳念珠菌)已表现出氟康唑耐药性。尽管近期研究显示这些耐药物种与死亡率未必增加相关,但其并发症及临床特征数据仍不足。
试验设计:
回顾性、观察性、多中心队列研究
P (Population,研究对象)
对象人群:18岁及以上的成年住院患者
疾病:由念珠菌引起的血流感染(BSI)
时间与地点:2018年1月1日–2022年12月31日
研究中心:
意大利比萨大学医院(Azienda Ospedaliero Universitaria Pisana)
意大利热那亚圣马蒂诺医院(San Martino Hospital, Genoa)
西班牙马德里Gregorio Marañón大学总医院
纳入标准:i)成年住院患者(年龄≥18岁)。ii)由念珠菌引起的BSI的确诊诊断
排除标准:i)混合真菌血症,定义为在48小时内从BC中分离出>1株念珠菌。ii)关于念珠菌属和/或抗真菌药物敏感性的数据不可用。
I (Intervention,干预措施)
基于真实世界的管理策略,
每24–48小时进行一次随访血培养(BC),直至真菌清除,
所有患者均接受积极的抗真菌治疗
C (Comparison,对照)
持续性念珠菌血症 vs. 非持续性念珠菌血症
O (Outcome,结局指标)
主要终点(Primary endpoint):持续性念珠菌血症
定义:在开始主动抗真菌治疗后 ≥5 天,血培养仍检测到同一念珠菌种类(至少1次阳性)
次要终点(Secondary endpoint): 30天死亡率
结果:
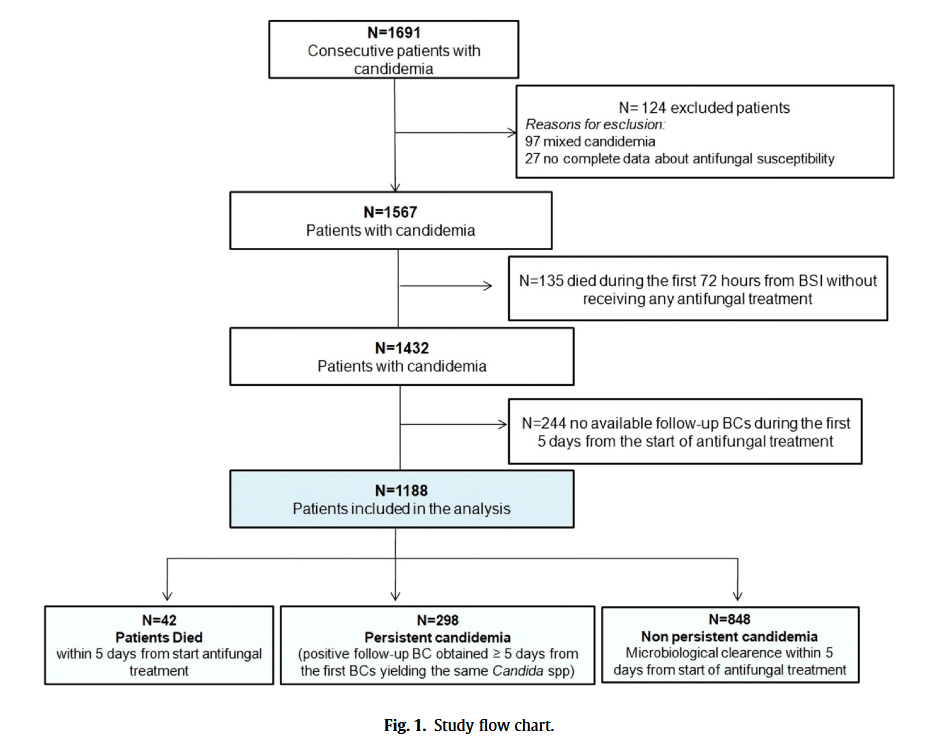
在1691名符合条件的患者中,124名因不符合纳入标准而被排除在外(97名混合性念珠菌血症,27名没有完整的真菌学数据)。在排除了135名在接受主动抗真菌治疗前死亡的患者和244名在主动抗真菌疗法开始后第5天因随访BCs不可用而死亡的患者后,共纳入1188名患者。
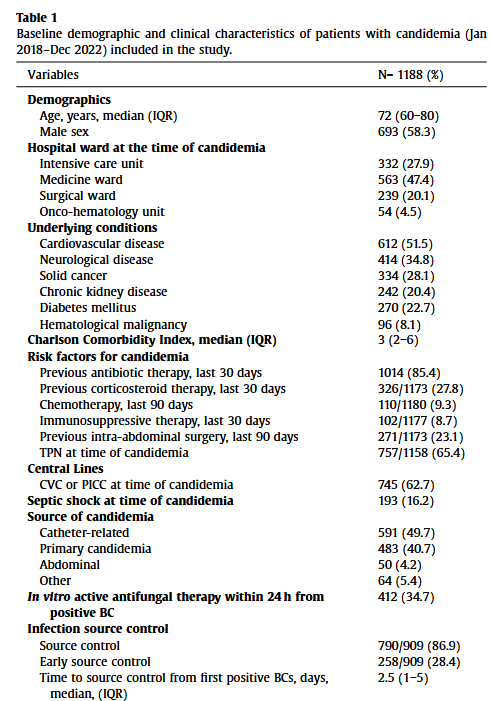

研究人群的临床特征如表1所示。
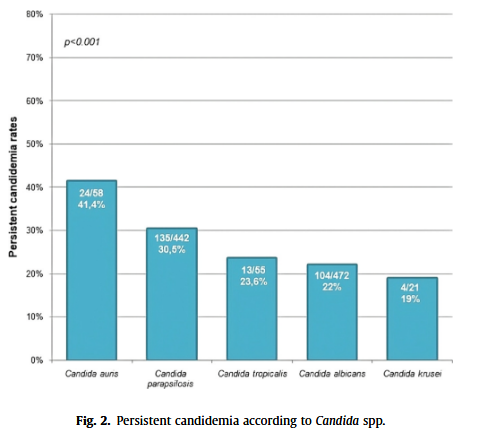
Candida auris → 耳念珠菌
Candida parapsilosis → 近平滑念珠菌
Candida tropicalis → 热带念珠菌
Candida albicans → 白色念珠菌
Candida krusei → 克柔念珠菌
不同念珠菌种类导致持续性感染的比例存在明显差异(p<0.001),提示病原体类型与持续性念珠菌血症显著相关。
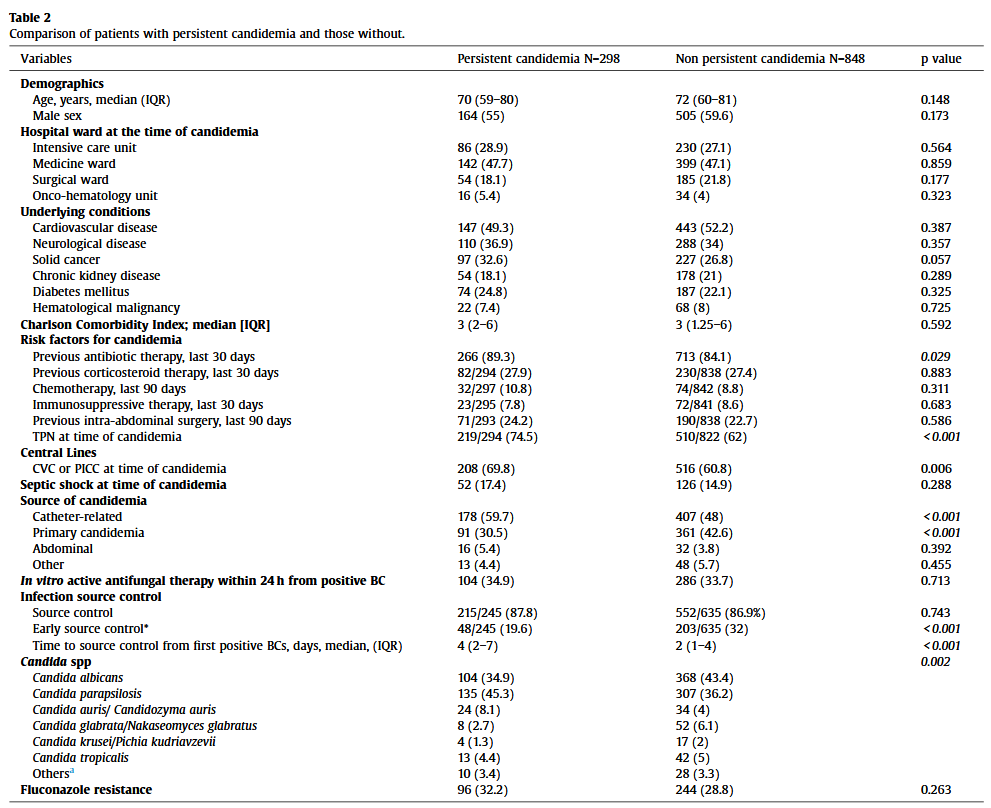
表2报告了患有和不患有持续性念珠菌血症的患者的比较
大多数BSI发生在内科病房(563/1188,47.4%),其次是重症监护室(332/1188,27.9%)、手术室(239/1188,20.1%)和肿瘤血液学(54/1188,4.5%)。最常见的念珠菌属是白色念珠菌(490/1188,41.2%),其次是副丝酵母菌(453/1188,38.1%)、热带念珠菌(63/1188,5.3%)、光滑念珠菌/光滑念珠菌(60/1188,5.1%)、金念珠菌/金念珠菌(60/1118,5.1%),克鲁塞念珠菌/库氏毕赤酵母(22/1188,1.9%)和其他念珠菌属(40/1188,3.4%)。在所有分离株中,有29.4%(349/1188)对氟康唑产生了耐药性:耳念珠菌100%(n=60/60),光滑念珠菌/Nakaseomyces glabratus 81.7%(n=49/60),副丝酵母菌45.7%(207/453),热带念珠菌6.3%(n=4/63),其他念珠菌10%(n=4/40),白色念珠菌0.6%(n=3/490)。56.6%(n=34/60)的耳念珠菌对两性霉素B有耐药性。
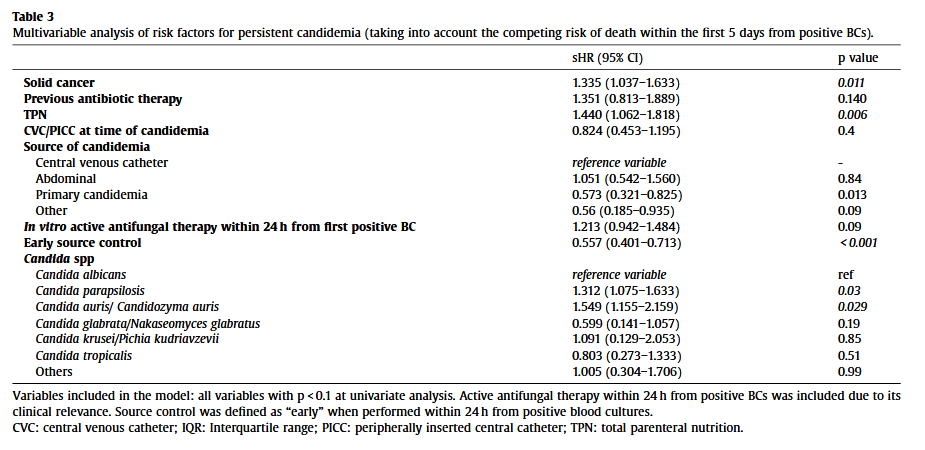
表3.持续性念珠菌血症风险因素的多变量分析
与白色念珠菌相比,副丝酵母菌病(sHR 1.312,95%CI 1.075-1.633,p=0.03)和金念珠菌(sHR 1.549,95%CI 1.155-2.159,p=0.029)是与持续性念珠菌血症风险增加独立相关的因素,而原发性念珠菌血症(sHR 0.573,95%CI 0.321-0.825,p<0.001)和早期感染源控制(sHR 0.557,95%CI 0.401-0.713,p<0.001)是保护因素。

表4持续性念珠菌血症患者与非持续性念珠菌败血症患者的并发症和预后比较。
与对照组相比,持续性念珠菌血症患者更有可能出现中心静脉感染性血栓性静脉炎和眼部念珠菌病,而心内膜炎在两组之间没有差异。与没有持续性念珠菌血症的患者相比,持续性念珠菌败血症患者的死亡率更高(32.6%对24.2%,p=0.005)。
讨论要点整理
1.主要发现
持续性念珠菌血症发生率高:在研究队列中达 25.1%,高于既往文献。
高风险物种:副丝酵母菌(C. parapsilosis)和耳念珠菌(C. auris)与持续性感染独立相关。
额外风险因素:实体癌症、全胃肠外营养(TPN)。
保护因素:早期病灶控制(如及时拔除导管、去除感染源)显著降低风险。
2.机制解释
所有念珠菌均可形成生物膜,但 副丝酵母菌与耳念珠菌 具有更强的黏附与生物膜相关机制,有助于在医院环境存活与传播,从而导致持续性感染。
风险关联独立于“源头控制延迟”,提示这些物种本身特性在发病机制中具有重要作用。
3.临床意义
管理建议:
血管通路相关感染应考虑进行多普勒超声;
所有持续性念珠菌血症患者(尤其使用棘白菌素者)应进行眼底检查;
对于心脏装置或人工瓣膜患者,应行超声心动图;
避免延迟病灶切除。
治疗方面:初始抗真菌药物(棘白菌素 vs 氟康唑)与持续性感染风险无关,需要进一步研究。
4.预后影响
持续性念珠菌血症患者抗真菌治疗周期更长,住院时间和医疗费用增加。
与非持续性患者相比,其 30天死亡率显著更高。
局限性
回顾性研究,可能存在未测量混杂因素。
各中心诊疗实践存在差异;部分患者因缺乏随访血培养被排除,可能低估真实发生率。
样本中副丝酵母菌和耳念珠菌比例偏高,限制结果普遍性。
未进行分子流行病学分析,需在不同地区进一步验证。
结论
持续性念珠菌血症在临床中并不少见,且与特定物种(副丝酵母菌、耳念珠菌)及部分宿主因素(实体癌症、TPN)密切相关。早期病灶控制是降低风险的关键措施。加强感染控制与监测有助于减少耐药及持续性念珠菌的传播。
文献原文:


